Naloxone : histoire d’une non-prescription
C’est l’histoire d’une non réussite commerciale, doublée d’un échec sanitaire grave, tout le contraire de ce qui fait de la France un modèle en matière de prise en charge des conduites addictives. Comment et pourquoi la naloxone, cette molécule miracle qui sauve tous les jours des consommateurs d’opioïdes de la mort, reste inconnue des Français deux ans après sa mise sur le marché ? Récit d’un Waterloo sanitaire lourd de conséquence
La trahison des héritiers du Subutex
L’histoire commence en 2016 quand le laboratoire Indivior, détenteur du brevet, bénéficie d’une autorisation temporaire d’utilisation (ATU) pour un médicament sous forme de spray, destinée à préparer la mise sur le marché de la naloxone. Quelques mots sur ce labo, aujourd’hui distributeur de la buprénorphine dans notre pays. Si la France est une référence dans le monde en matière de prescription de traitements de substitution aux opiacés (TSO), elle le doit principalement aux efforts intelligents des devanciers d’Indivior, RBC Pharmaceuticals (pour la période 2011-2015) et surtout Shering-Plough (1996-2010), pionnier des TSO en France. Dans le contexte si sensible politiquement de la prise en charge des usagers de drogue, ces groupes pharmaceutiques ont réussi à s’insérer dans un réseau fiable et compétent, incluant pouvoirs publics, autorités médicales, intervenants de terrain, et, il faut le souligner, associations d’usagers. C’est l’avènement de la politique de réduction des risques liés à l’usage des drogues (RDR). Les résultats sont impressionnants: sortie des usagers de drogues du groupe des populations à risques VIH, baisse drastique des overdoses, jusque et y compris ces dernières années (1), et surtout autre particularité française, le classement de l’« épidémie d’héroïne » aux archives historiques de la nation (2). Ces succès mériteraient mieux que la micro-reconnaissance du milieu spécialisé, d’autant que cette révolution du soin rime avec la remarquable réussite économique de l’entreprise. Le seul Subutex® rapporte 96 millions d’euros en 2005 à Shering-Plough et, dixit une source proche du laboratoire Indivior, « à peu près la moitié de cette somme aujourd’hui », ce qui reste considérable pour le seul marché français.
Or, une fois la parenthèse du sida refermée, le secteur de la « lutte contre la toxicomanie » est revenu à une approche verticale des problèmes de drogues, incarnée par l’apparition de mandarins spécialisés en addictologie. La doxa est d’aligner le tabac et l’alcool avec les produits stupéfiants dans un logiciel « patients », qui replace les usagers dans une situation de forte dépendance médicale comme d’autres patients chroniques. Dans une telle configuration, seule compte la parole du spécialiste, celle de l’usager ne vaut que pour mesurer son degré de compliance à l’égard des prescriptions. C’est une posture qui tourne le dos à la santé communautaire, en parfaite contradiction avec ce qui a fait le succès de la Rdr partout dans le monde. Pris dans ce mouvement général, les laboratoires ont déployé leurs procédés habituels pour obtenir le concours des pontes universitaires de l’addictologie avec l’idée que les patients suivront.
Le fiasco du Nalscue®
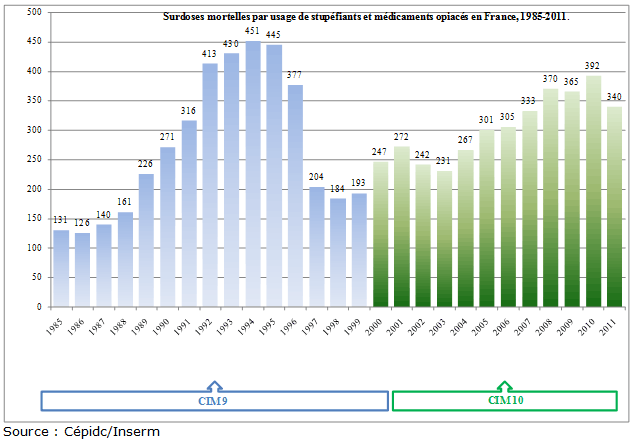
Dans les années 2000-2010, les surdoses amorcent une remontée relative, le marché noir de « Subu » se sédimente tandis que les ventes sont mécaniquement grignotées au profit des différents médicaments génériques de buprénorphine, favorisés par la réglementation. Dès ce moment, le ver est dans le fruit.
En 2016, la mise en place d’une ATU par Indivior pour le Nalscue® obéit à cette stratégie verticale. L’idée est simple : les victimes de surdoses sont des drogués. Les drogués n’ont pas d’argent, il faut donc séduire les établissements spécialisés dans l’accueil des drogués, dont les centres de soins, d’accompagnement et de prévention en addictologie (Csapa), structures médicosociales financées par de l’argent public. Un pari qui s’est avéré doublement faux. Tout d’abord les Csapa accueillent des drogués, certes, mais pas tous les drogués, et surtout ils ne touchent pas majoritairement les victimes potentielles de surdoses d’opioïdes en France, usagers occasionnels, intermitents, ex usagers en phase de reconsommation, jeunes expérimentateurs sans parler des patients douloureux. Ensuite, la naloxone a besoin d’un marketing consumériste qui responsabilise les personnes plutôt que les protéger malgré eux, c’est encore loin de la culture « csapa », malgré des progrès indéniables de quelques établissements de pointe. Le laboratoire Indivior coincé dans son chantage à l’exclusivité a exigé un prix de vente élevé, du fait de l’étroitesse du marché. En réaction, une communication obscure centrée sur l’inadéquation des prix demandés par la firme a noyé le débat. La focalisation sur les seuls Csapa a contribué à maintenir les échanges dans une étrange confidentialité et à rater la cible naturelle de la naloxone : la population générale. Une rapide consultation Google avec les mots clés « naloxone drogues » montre les conséquences délétères de cette querelle de spécialistes. Les rares organes de presse susceptibles de porter un message de prévention des surdoses, publient des contresens propres à décourager le public :
« Opioïdes : L’antidote aux overdoses… ne sera finalement pas accessible à tous en pharmacie » Journal 20 mn, 1er/10/2018
« Le spray anti-overdose n’est toujours pas disponible en pharmacie », France Info, 24/10/19
« Faute d’accord sur un prix remboursé en ville, la naloxone en spray nasal Nalscue® sera disponible uniquement en collectivités », Le Moniteur des pharmacies
Tous ces gros titres relèvent du contresens, voire de la désinformation, car dès 2019, Ethypharm, un autre laboratoire a mis sur le marché un kit de naloxone injectable disponible en pharmacie à un prix raisonnable (23 € TTC) : le Prenoxad®. La naloxone est disponible en France, mais personne ne le sait, et surtout pas les victimes potentielles de surdoses.
Le faux procès fait aux pharmaciens
Après s’être fourvoyé une fois avec le spray, on a remis une couche avec une fausse querelle avec les pharmaciens. Dans une polémique dénoncée par Le Flyer (3), les pharmacies d’officine sont désignées dans une campagne absurde comme étant responsables de la pénurie de naloxone. Le fait que les officines ne délivrent pas une molécule qui n’est pas prescrite et pas demandée, ne relève pas du scandale mais du constat d’évidence. Un point important a été omis: n’importe quelle pharmacie peut commander de la naloxone en 4 h de temps. Il s’agit d’un faux procès lourd de potentielles conséquences. Quelques esprits légers, en mal d’agitation médiatique, ont voulu chausser les lunettes du vrai scandale que constitue la non délivrance de TSO et des kits Stéribox , dans le but de secouer le landernau de la presse spécialisée. Cette agitation est à la fois une erreur de méthode et une faute stratégique en ce qu’elle risque de se couper des premiers soldats du front de la naloxone, les pharmaciens.
La disponibilité de la naloxone et celle des TSO ne répond absolument pas aux mêmes critères. À la différence d’un patient en quête de TSO, celui qui cherche la naloxone n’a à gérer aucune urgence. Il ne risque pas d’arriver en état d’overdose à la pharmacie pour demander son traitement. Se fournir en kit Prenoxad® signifie, point capital, que l’on n’est pas nécessairement l’utilisateur, mais une tierce personne, proche, amis, conjoint, co-consommateur présent au moment de la surdose. La naloxone s’adresse à l’ensemble du public. Elle est moins perméable à la discrimination qui rend parfois difficile l’accès aux TSO. Faire naître une fausse querelle avec ceux qui vont distribuer le médicament, alors même que l’ensemble des spécialités destinées à combattre les surdoses n’est pas encore inscrit au catalogue de la pharmacopée française est donc une erreur stratégique.
Naloxone pour tous
Le message efficace pour diffuser la naloxone est limpide. La naloxone est efficace contre les overdoses. Elle s’adresse à un large public, potentiellement victime de surdoses d’opioïdes prescrits ou non, absorbés dans le cadre large de la lutte contre la douleur, la prise en charge des addictions, ou la consommation de drogues. Le principal problème rencontré sur le terrain est l’absence de demande venue des principaux concernés, la population susceptible d’être victime d’une surdose d’opioïdes. Cette population est à la fois composite et dissimulée. Les jeunes consommateurs d’héroïne ou de méthadone, inexpérimentés ou occasionnels, les de patients sortant de cures et les victimes d’une surconsommation d’opioïdes, prescrits contre la douleur ne forment pas un groupe homogène. Paradoxalement, les usagers installés dans un traitement de substitution depuis de longues année , vont être protégés par leur forte tolérance aux opioides. Le message se doit d’être généraliste s’il veut être efficace car le cordon sanitaire qui entoure généralement « les histoires de toxs » empêche toute identification de la société qui permettrait qu’elles deviennent des « histoires pour tous ». La tâche est énorme et nécessite une coordination de tous les acteurs intéressés pour monter un véritable plan de communication. Les semaines, puis les mois passés sur l’argumentaire du prix du spray n’ont fait que rajouter à la confusion, quand nous avons à disposition un kit de naloxone injectable en pharmacie remboursé par la Sécurité sociale.
Encore une fois le but est de permettre à des personnes consommatrices d’opioïdes de disposer de la naloxone. Toute focalisation sur la forme nasale s’effectue au détriment d’une communication globale sur ses mérites de la naloxone, et constitue un obstacle majeur à une plus grande disponibilité. Comme souvent quand on parle de drogues, la dynamique de la demande est balayée par l’attention portée par les professionnels à leur seule offre de services. Mais en l’état, notre cible est bien la société civile, vous, moi, le voisin, la coiffeuse, le boulanger… Ce qui, dans une communication sur les opioïdes, colore le discours d’un brin de subversion. Pour finir et, nous l’espérons, être compris, le problème est lié à la difficulté que nous rencontrons à remplir notre mission d’autosupport des usagers de drogues. Malgré la multiplication des instances règlementaires supposées garantir l’expression de cette catégorie particulière de patients, il est patent que cette voix ne pèse rien face au système pénal d’une part, mais également face au pouvoir médical peu habitué à s’effacer pour laisser les patients s’emparer de l’outil. La tâche, immense, consiste à changer l’image que les Français ont d’eux-mêmes. Leur faire admettre que peut-être, ils seront un jour victimes d’une surdoses d’opioïdes, quelle qu’en soit la raison.
1) Lorsque l’on compare les chiffres français à la moyenne internationale des surdoses d’opioïdes en Allemagne, Espagne, Australie, qui possèdent des populations comparables de consommateurs d’opioïdes.
2) Coppel, Kokoreff, Péraldi, « la Catastrophe invisible, Histoire sociale de l’héroïne », Éd. Amsterdam, février 2018
3) Éditorial du Flyer, n° 76, octobre 2019