Arrêt de traitement de substitution en CSAPA – Étude de 18 dossiers
Cet article écrit par le Dr Sylvie FAUVELOT, Valérie LICHTENSTEIN (CSAPA APS CONTACT, Provins) est paru dans Le Flyer N°60.
Cet article écrit par le Dr Sylvie FAUVELOT, Valérie LICHTENSTEIN (CSAPA APS CONTACT, Provins) est paru dans Le Flyer N°60.
Article écrit par Dr Catherine HERBERT (Caen), Dr Thierry JAMAIN (Nancy), Dr Maroussia WILQUIN (Abbeville), Dr Marie-Pierre PETIT (Avignon), Dr Etienne HIEGEL (Metz), Dr Sophie VELASTEGUI (Clermont), Dr Philippe MASSON (Pont-à-Mousson), Dr Olivier POUCLET (Thionville), Dr Christelle PEYBERNARD (Arpajon), Dr Antoine GERARD (Le Puy-en-Velay), Dr Dominique JOURDAIN DE MUIZON (Chauny), Dr Béatrice CHERRIH (Charleville), Dr Sylvie BALTEAU (Metz), Dr Marie-Christine BLANQUART (Armentières), Dr Gérard FUZET (Le Puy-en-Velay), Dr Etienne KAMMERER (Mulhouse)
Source : http://www.rvh-synergie.org/images/stories/pdf/Evaluation_sensi_metha.pdf
A la demande des services de l’ANSM (Agence Nationale de Sécurité du Médicament), en charge du suivi du PGR (Plan de Gestion des Risques) qui accompagne la mise sur le marché des gélules de méthadone, la firme qui commercialise ce médicament a mis en place en juin 2012 une étude d’impact concernant la remise des lettres-patients mettant en garde les usagers parents contre le risque d’intoxication pédiatrique. En effet, depuis la mise sur le marché de la méthadone sous forme de gélules en avril 2008, les bilans réalisés périodiquement montrent un risque d’intoxication pédiatrique qui, compte-tenu du potentiel létal de la méthadone (1 mg/kg pour des sujets naïfs ou peu dépendants), doit mobiliser tous les intervenants (médecins, pharmaciens, personnel des services spécialisés) et, en premier lieu, les patients-parents ayant des enfants à leur domicile.
En juin 2012, une centaine de médecins ont reçu un mail leur demandant de participer (bénévolement) à cette étude d’impact. Compte-tenu de l’enjeu et de notre sensibilité sur le sujet, nous sommes 24 à avoir répondu souhaiter participer à cette étude et avons demandé un nombre de questionnaires correspondant à nos possibilités. Dès ce moment, nous avons reçu ces questionnaires de la firme, accompagnés d’une enveloppe avec l’adresse préinscrite pour le retour. Nous sommes 16 à avoir effectivement retourné les questionnaires remplis, répartis sur toute la France, avec une surreprésentation dans le Nord et l’Est. Cent-soixante-trois questionnaires ont pu être ainsi traités. Les questionnaires devaient être administrés à des patients ayant des enfants au foyer (plus ou moins régulièrement) et emportant leur traitement à domicile. Le traitement des données a été confié à la société Cenbiotech.
La population à laquelle a été soumise cette enquête est majoritairement masculine, mais avec une surreprésentation inhabituelle de femmes (40 %). Cette part est généralement de 25 % lorsqu’on étudie une population d’usagers de drogues avec ou sans TSO. Il est probable que la problématique ‘enfant’ soit à l’origine de cette surreprésentation.
|
Sexe |
N |
% |
|---|---|---|
| Masculin |
96 |
59.6 |
| Féminin |
65 |
40.4 |
| Total |
161 |
100.0 |
Données manquantes : 2
Les patients interrogés dans plus de la moitié des cas (54,7 %) ont entre 30 et 40 ans 23 % ont moins de 30 ans et 22,4 % ont plus de 40 ans
L’âge moyen de la population est de 34,6 ans avec des extrêmes à 20 et 57 ans.
Concernant la forme de méthadone prescrite, il s’agit de gélules dans 54,7 % des cas
|
Méthadone prescrite |
N |
% |
|---|---|---|
| Sirop |
72 |
44.7 |
| Gélule |
88 |
54.7 |
| Sirop et Gélule |
1 |
0.6 |
| Total |
161 |
100.0 |
Données manquantes : 2
La posologie moyenne est de 59,3 mg/jour avec un minimum de 2 mg/jour et un maximum de 180 mg/jour. La médiane se situe à 60 mg/jour. Dans plus de la moitié des cas (52 %), il s’agit de parents ayant 1 seul enfant au foyer.
L’âge moyen des enfants les plus jeunes pour ceux ayant 1 enfant ou plus est de 5,5 ans. C’est une population de patients en majorité suivis en centre de soins ou services hospitaliers. En effet, seuls 3 médecins ayant répondu à cette enquête exercent en ville.
Après avoir lu la lettre remise par le médecin, à la question : « Cette lette a-t’elle attiré votre attention ? », la réponse est : Oui à 93,1 %, Non à 5,6 %, Ne sait pas à 1,3 %
Concernant le message sur les différents risques, il est jugé comme clair par la quasi-totalité des patients interrogés. Seul, le message quant à la nécessité de ne pas prendre son traitement devant un enfant ne fait l’unanimité. Toutefois, 92,6 % des patients le juge clair.
| Clarté du message dans la lettre sur les risques | DM | Non | Oui | Ne sait pas | Total | ||||
| N | N | % | N | % | N | % | N | % | |
| Clarté du message concernant le risque mortel en cas d’ingestion par un enfant | 1 | 0 | 0 | 162 | 100.0 | 0 | 0 | 163 | 100.0 |
| Clarté du message quant au risque de déconditionner à l’avance des gélules de méthadone ou d’ouvrir le flacon à l’avance | 1 | 0 | 0 | 162 | 100.0 | 0 | 0 | 163 | 100.0 |
| Clarté du message quant à la nécessité de ne pas prendre son traitement devant un enfant | 1 | 7 | 4.3 | 150 | 92.6 | 5 | 3.1 | 163 | 100.0 |
| Clarté du message quant au risque mortel de laisser son traitement méthadone à la portée d’un enfant | 1 | 1 | 0.6 | 161 | 99.4 | 0 | 0 | 163 | 100.0 |
DM = Données manquantes
Par ailleurs, 149 patients sur 160 (93,1 %) déclarent avoir déjà eu une information sur le risque d’ingestion accidentelle par un enfant et ses conséquences. Dans plus de la moitié des cas, c’est le médecin prescripteur habituel qui a déjà informé le patient et, assez souvent, dans la cadre du centre de soins (en cohérence avec le lieu d’exercice principal des médecins investigateurs).
Provenance d’une information préalable sur le risque d’intoxication
Autres résultats :
Augmentation de la connaissance du patient sur le risque d’ingestion accidentelle par un enfant et ses conséquences après avoir lu la lettre : Oui, pour 71 patients sur 161
Une majorité des patients (55,3 %) déclare que leur connaissance des risques n’a pas été augmentée suite à la lecture de la lettre.
Modification du comportement à domicile et précautions prises pour que l’enfant (ou les enfants) n’ai(en)t jamais accès au traitement après avoir lu la lettre : Oui, pour une courte majorité (50,3 %)
Apport pour le patient de cette lettre d’information :
| Apport pour le patient de cette lettre d’information | N | % |
|---|---|---|
| N’a rien changé à votre perception (vous en étiez déjà convaincu) | 101 | 65.2 |
| Vous a sensibilisé plus que vous ne l’étiez déjà | 50 | 32.3 |
| Vous a sensibilisé alors que vous ne l’étiez pas ou peu | 3 | 1.9 |
| Vous a fait prendre conscience d’un risque que vous ignoriez complètement | 1 | 0.6 |
| Total | 155 | 100.0 |
Données manquantes : 8
Si une majorité de patients déclare que cette lettre n’a rien changé à leur perception (déjà convaincus), presqu’un tiers a déclaré avoir été sensibilisé plus qu’il ne l’était déjà. Un seul patient reconnait qu’il ignorait complètement le risque et que cette lettre lui en a fait prendre conscience. En effectuant un croisement des données recueillies, il n’y pas de différence significative de perception du risque et des modifications que la lettre a occasionné, selon : l’âge, le sexe du parent interrogé, ou la forme prescrite.
Cette étude d’impact, réalisée quelques mois après la mise en place de nouvelles mesures de minimisation des risques décidées en juillet 2011, conjointement par l’ANSM et la firme qui commercialise la méthadone et mises en œuvre dès octobre 2011, semble confirmer l’intérêt des lettres remises aux patients-parents ayant des enfants à leur domicile.
Une majorité de ces patients déclare avoir déjà eu une information sur les risques d’intoxication pédiatrique, en lien certainement avec le fait que depuis avril 2008, ceux qui reçoivent un traitement par gélules de méthadone recevaient déjà une lettre destinée à les mettre en garde contre ces risques. En juillet 2011, il a été décidé d’étendre cette remise de lettre aux patients-parents sous sirop de méthadone devant le constat d’un nombre d’intoxications pédiatriques élevé (9, 6 et 5 lors des 3 premières années de traitement), avec l’ajout d’un visuel sur la lettre
Malgré la déclaration d’une connaissance du risque d’intoxication pédiatrique, la moitié des patients déclare que cette information va changer leur comportement à domicile afin de faire en sorte que l’enfant (ou les enfants) n’ai(ent) jamais accès au traitement. La lettre retient l’attention des patients dans plus de 90 % des cas et les messages sont jugés clairs sur tous les aspects liés aux risques d’intoxication pédiatrique (92,6 à 100 % selon les items).
Il nous parait donc nécessaire de continuer, sans relâche, à diffuser les lettres aux patients, élaborées conjointement par la firme qui commercialise la méthadone et les services de l’ANSM, tout en étant conscients de la difficulté de réduire à 0 le nombre d’intoxications pédiatriques.
Depuis avril 2008, cette campagne a permis certainement de sensibiliser beaucoup de patients-parents à conduire leurs enfants aux urgences, même en cas de simple suspicion d’absorption de méthadone, ce qui est une bonne chose.
Effectivement, un grand nombre de ces intoxications pédiatriques se traduit fort heureusement par un score d’intoxication nulle ou mineur, laissant penser que l’enfant n’a pas réellement absorbé le contenu du flacon (ou réellement absorbé la gélule). C’est un effet positif des campagnes d’information qui ‘affolent’ un peu les parents.
D’ailleurs, le bilan des intoxications pédiatriques montre une absorption moyenne de 15 mg pour des enfants de 2 ans (valeur médiane) dans les cas sirop et 30 mg pour les cas gélule. Il nous parait évident qu’il ne peut s’agir de doses réellement ingérées mais en réalité non ingérées dans de nombreux cas (peut-être partiellement ou pas du tout), sans quoi le nombre d’intoxications sévères, voire de décès, serait considérablement plus élevé. Ce bilan est disponible sur le site de l’ANSM à l’adresse : http://www.centres-antipoison.net/CCTV/Rapport CCTV Methadone Pediatrie VF Octobre 2012.pdf.
Tableau de synthèse du bilan à 4 ans
Notons également dans ce rapport que, dans la majorité des cas d’intoxications pédiatriques telles qu’elles sont notifiées par les services de toxicovigilance, les flacons ont été ouverts à l’avance ou les gélules déconditionnées du blister sécurisé. Dans ces conditions, il est clair qu’aucun dispositif ‘child-proof’, comme les bouchons des flacons de méthadone ou les blisters sécurisés, ne présente une quelconque efficacité.
Pour les cas où il est fait état de jeunes enfants (moins de 3 ans) ayant ouvert eux-mêmes les flacons de méthadone, même s’ils ont été notifiés ainsi sur la base de la déclaration du ou des parents, nous nous permettons de rester dubitatifs !
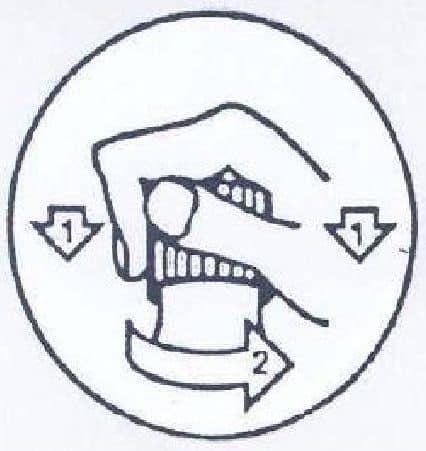 En tant que cliniciens proches des patients, nous connaissons la difficulté à ouvrir les flacons de méthadone. Nous la constatons quotidiennement quand des patients adultes ou des infirmiers évoquent cette difficulté d’ouverture. Par contre, nous comprenons parfaitement qu’un parent, ‘coupable’ d’une négligence en ayant laissé sa méthadone à portée d’un de ses enfants, puisse ‘se disculper’ (vis-à-vis de lui-même ou de l’autre parent) et puisse déclarer donc au médecin qui va notifier le cas d’intoxication pédiatrique que c’est son enfant qui aurait ouvert lui-même le flacon !
En tant que cliniciens proches des patients, nous connaissons la difficulté à ouvrir les flacons de méthadone. Nous la constatons quotidiennement quand des patients adultes ou des infirmiers évoquent cette difficulté d’ouverture. Par contre, nous comprenons parfaitement qu’un parent, ‘coupable’ d’une négligence en ayant laissé sa méthadone à portée d’un de ses enfants, puisse ‘se disculper’ (vis-à-vis de lui-même ou de l’autre parent) et puisse déclarer donc au médecin qui va notifier le cas d’intoxication pédiatrique que c’est son enfant qui aurait ouvert lui-même le flacon !
Quoi qu’il en soit, cela pose la question de savoir pourquoi un flacon de méthadone (ouvert à l’avance ou non) se retrouve à la portée d’un enfant de 3 ans. Nous soutenons l’idée de la firme d’aller plus loin dans la minimisation de ce risque, projet qui a été soumis aux autorités de santé dès la mise sur le marché des gélules de méthadone en avril 2008.
En effet, elle a proposé l’affichage des visuels dans les salles d’attente des CSAPA, CAARUD et dans tous les lieux de passage obligé des patients sous méthadone. Ceci permet d’agir plus efficacement encore sur le risque d’intoxication pédiatrique en rendant le message permanent, répété et visible et en sensibilisant les soignants comme les patients à ce risque, de manière plus efficace. L’ANSM a rendu un avis favorable à cet affichage en septembre 2013. Il se met donc en place progressivement à l’heure où nous terminons cet article
Par ailleurs, si l’on exclut du bilan de toxicovigilance à 4 ans (avril 2008 à avril 2012) les cas d’intoxication jugée nulle ou mineur (38 cas sur 55, laissant penser que le contenu du flacon ou la gélule n’a pas été réellement – ou totalement – ingéré), les cas graves sont au nombre de 3 (1 intoxication grave et 2 décès). Dans 1 cas de décès, il s’agit d’une gélule belge (préparation magistrale, pas de blister sécurisé) et il y un cas avec le sirop. Il y a 12 cas d’intoxication modérée avec 2 fois une gélule belge et une fois du sirop belge.
Il ne semble pas y avoir d’évolution significative du nombre de cas rapportés chaque année, notamment compte-tenu du fait que la population exposée à la méthadone évolue de façon constante depuis plusieurs années. Si l’on rapporte le nombre d’intoxication grave et mortelle (3), ou modérée à mortelle (15) à la population exposée (près de 50 000 patients) et surtout au nombre de flacons et de gélules que cela représente chaque année (en 2012, près de 20 millions de flacons unidose et près de 19 millions de gélules – données fournies par la firme), le risque, s’il est réel, nous parait plutôt faible. Surtout si l’on tient compte de certains contextes difficiles (sociaux, psychiatriques…) dans lesquels se trouvent beaucoup de nos patients. Les cas récents (comme les deux enfants de Nancy qui ne sont pas dans le bilan) et qui ont défrayé la chronique fin 2012, montrent en effet la nécessité d’appréhender les contextes cliniques et sociaux difficiles, facteurs de risque supplémentaire et intervenant bien au-delà de considérations pharmaceutiques ou de conditionnement. La seule comptabilité des cas, même si elle est nécessaire dans un dispositif de vigilance, mais sans prendre en compte la complexité des prises en soin et des situations ne peut suffire. Elle peut, par contre, provoquer des réactions émotionnelles disproportionnées.
Enfin, les cliniciens doivent eux-aussi adapter leurs prises en soin. Le risque Zéro n’existe pas, surtout dans une population d’usagers dont la particularité est d’avoir des pratiques et des conduites à risque et chez lesquels on va prescrire (souvent par nécessité vitale) un traitement opiacé comme la méthadone. Mais, les traitements de substitution opiacée s’inscrivent résolument dans une approche plus globale de réduction des risques ou des dommages. Donc, cette réduction des risques ne doit pas se limiter au risque de mortalité, de séroconversion ou de désocialisation. Elle doit aussi concerner les dommages collatéraux que sont les ingestions accidentelles de méthadone (comme de tout autre médicament) par un enfant.
Dans cette étude australienne publiée dans le journal « Anaesthesia and Intensive Care », les auteurs rappellent en introduction que le nombre de patients sous TSO (BHD ou méthadone) est en augmentation régulière.
Lorsqu’une intervention chirurgicale est nécessaire, il est communément admis de continuer la méthadone. La poursuite de la BHD ne fait pas la même unanimité : certains préconisent de continuer le traitement tandis que d’autres, par crainte de diminution de l’efficacité du traitement antalgique post-opératoire (en raison de la compétition agoniste partiel / agoniste complet), incitent à un arrêt temporaire.
En l’absence de preuve permettant le choix d’une stratégie plutôt qu’une autre, les auteurs ont mené une étude de cohorte prospective évaluant le soulagement de la douleur et la posologie d’opiacés antalgiques nécessaire dans les 24 heures après une intervention chirurgicale. 22 patients sous BHD et 29 patients sous méthadone ont été inclus, l’analgésie était autocontrôlée par morphine ou remifentanyl.
Les résultats n’ont pas permis de relever de différence significative en termes de scores de douleurs, d’incidence des nausées ou de la sédation, que le patient ait reçu on non son MSO (méthadone ou BHD) au lendemain de l’intervention. Concernant l’analgésie contrôlée par le patient, il n’y avait pas non plus de différence constatée dans les posologies employées, sauf pour les patients qui n’avaient pas reçu leur BHD après l’opération. Dans ce cas, les patients nécessitaient après l’opération une posologie d’antalgique significativement plus élevée.
En discussion, les auteurs précisent que par rapport aux patients sous méthadone, une proportion plus importante de patients sous BHD a reçu du remifentanyl plutôt que de la morphine. Ce dérivé du fentanyl présente une activité et une affinité extrêmement importante pour les récepteurs opiacés. Cette particularité pourrait expliquer une action antalgique efficace même après une prise de BHD.
En conclusion, et comme cela était déjà admis pour la méthadone, les résultats de cette étude confirment que l’accompagnement des douleurs péri-opératoire chez les patients sous BHD peut se faire efficacement sans arrêter le traitement et avec pour bénéficie la nécessité d’une posologie plus faible d’opiacé antalgique. Avec toutefois, un effectif restreint dans cette étude pour en tirer des conclusions définitives.
Auteurs : PE Macintyre, RA Russell, KAN Usher, M Gaughwin, CA Huxtable / Department of Anaesthesia, Pain Medicine and Hyperbaric Medicine, Royal Adelaide Hospital, North Terrace, Adelaide, South Australia 5000, Australia
En février 2008, dans le numéro 34 de la revue, nous avions fait part des résultats d’une étude slovaque s’intéressant à la prise de poids chez les patients en traitement de maintien par la méthadone : 274 patients suivis dans un centre à Bratislava étaient évalués pour leur IMC (Indice de Masse Corporelle) avant et après une année de traitement. Les résultats de l’étude ont fait état d’une augmentation du poids. Après comparaison avec l’IMC de la population générale slovaque, les auteurs ont conclu que la prise de poids sous méthadone n’était pas un effet secondaire direct du traitement, mais était en lien avec un changement des habitudes alimentaires des patients. Ces derniers, en améliorant leurs conditions de vie, rejoignaient les normes pondérales de la population générale. Fin 2012, la même équipe a publié les résultats d’une étude complémentaire menée sur 42 patients évalués pendant 4 ans selon différents critères parmi lesquels le poids et l’IMC. L’objectif de l’étude était de rechercher l’impact de facteurs pharmacologiques ou socio-culturels sur la prise de poids.
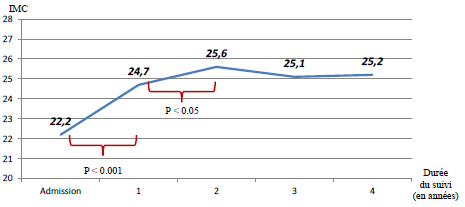
Les résultats (repris sur le graphique ci-dessus) ont permis de noter une augmentation significative de l’IMC après 1 an de suivi (p < 0,001) et dans une proportion plus faible entre la 1ère et la 2ème année (p < 0,05). Par la suite, aucune autre augmentation n’a été relevée. Pendant la durée de l’étude, il n’a pas été mis en évidence de lien entre posologie de méthadone et augmentation de l’IMC. Les conclusions des auteurs complètent leurs résultats précédents : les patients admis en traitement par méthadone présentent une prise de poids significative la première année, en parallèle de l’amélioration de leur condition de vie (et dans une moindre mesure la deuxième année). Leur poids reste stable à l’issue de la 2ème année.
Cet article présente de façon claire et volontairement descriptive, les outils de RdR utilisés dans la plupart des CAARUD dans le contexte de l’injection.
La pratique de l’injection de substances psycho-actives représente une part importante de la population fréquentant notre dispositif. Au niveau des substances injectées prises le plus fréquemment, nous retrouvons : l’héroïne, la cocaïne, la buprénorphine haut dosage et le Skenan®.
Parmi les usagers rencontrés, consommateurs dans le cadre hors festif :
Parmi les 72 % des usagers prenant un TSO en première intention :
Sur les 57% d’usagers ayant un TSO prescrit par un médecin :
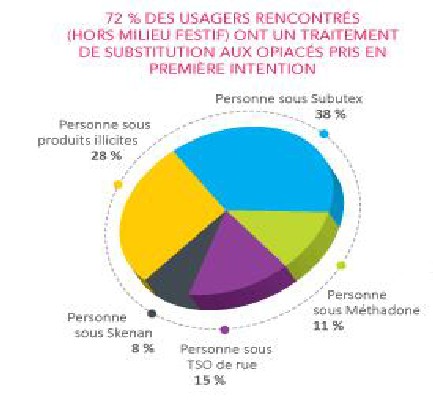
Parmi les pratiques de consommation, l’injection demeure la plus à risques. Nous pouvons identifier :
La préparation de l’injection comprend 6 étapes principales dont l’ordre peut varier selon les personnes.
Nous intéresse plus particulièrement ici le temps de dissolution du produit par l’ajout d’un acidifiant et le temps de filtrage des particules de la solution.
Les acides ajoutés à la solution injectée représentent une étape importante dans le processus de préparation. Ils permettent de solubiliser le produit, sans dénaturer la substance active, et de prévenir ainsi les risques d’embolie en lien avec la présence de particules.
Les acidifiants fournis dans les centres de réduction des risques sont l’acide citrique conditionné en sachet de 100 mg et l’acide ascorbique (vitamine C) présenté en sachet de 50 mg. Ils s’utilisent pour l’héroïne brune et le crack.
 |
 |
| Sachets de 100 mg d’acide citrique. | Sachets de 50 mg d’acide ascorbique |
Ils sont tous les deux stériles et permettent de prévenir l’utilisation de vinaigre, de jus de citron liquide potentiellement contaminant notamment au regard des risques de candidoses oculaires ou d’endocardites par des champignons et des bactéries.
Dans la dissolution avec un acidifiant, deux facteurs importants rentrent en ligne de compte : le pH et la concentration de la solution.
Sur des recherches effectuées en laboratoire lors d’une étude écossaise avec de l’héroïne pure, le pH recherché pour dissoudre 99,9 % du produit est de 4. Donc abaisser le pH plus bas ne présente pas d’intérêt pour l’augmentation de la dissolution et peut accroître le risque d’irritation voire de brûlure des tissus et des parois veineuses.
Quant aux recherches menées à propos de la tonicité lors de l’injection, la pression osmotique du produit pouvant être injectée dans le sang doit être comprise entre 300 et 500 mOsm/l. En cas d’hypertonicité ou d’hypotonicité, il y a un risque d’altération des tissus et des cellules voire de destruction de ceux-ci. L’acide citrique présente l’avantage d’atteindre un pH efficient pour des quantités moindres que l’acide ascorbique, ce qui éloigne le risque d’hypertonie plus sûrement. Cependant l’utilisation de l’acide ascorbique est plus souple d’usage pour un contrôle des quantités afin d’atteindre le pH souhaité et évite plus facilement le risque d’acidification excessive.

En pratique, en prenant en compte que certaines molécules de coupage peuvent déjà acidifier le produit injecté, nous recommandons aux usagers d’adjoindre à la solution une « pointe de couteau » seulement et d’injecter lentement afin de prévenir tout risque de douleur en lien avec l’administration d’une solution concentrée ou de prévenir tout risque d’irritation en lien avec un pH bas. Les risques pouvant être réduit naturellement par la nature circulante du milieu sanguin.
Un filtrage efficace vise à prévenir les risques de « poussières », particules insolubles pouvant occasionner des thrombus quand les particules sont de trop grosses tailles tel que l’amidon de maïs, excipient du Subutex ou des granulomes lorsque les produits de coupage se recombinent entre eux. Un thrombus ou un granulome peuvent se bloquer dans la lumière des capillaires sanguins dont le diamètre est compris entre 5 à 8 microns.
Nous observons couramment chez les usagers l’utilisation de filtres de fortunes comme l’emploi de filtres à cigarettes voire de ouate de cellulose pour empêcher notamment le blocage de l’aiguille. Si le premier réduit considérablement le nombre de particules et retient en grande partie celles de grosse taille, le second a un pouvoir filtrant quasi nul et majore les risques en ajoutant des microfibres dans la solution.
Afin de réduire les risques, le filtre le plus diffusé au sein des CAARUD est le Stérifilt® produit par l’association Apothicom. Il s’agit d’un filtre stérile en polypropylène qui s’adapte sur l’aiguille de la seringue conçu pour éliminer les particules de plus de 10 microns.

Comme nous pouvons le voir sur le graphique ci-dessous lors de l’utilisation de la buprénorphine filtrée ou non au moyen du stérifilt, la filtration réduit considérablement la distribution des particules en taille et en nombre.
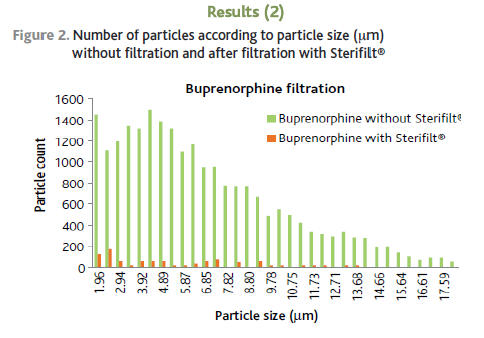
Lors de l’étude réalisée par le gouvernement écossais, la pharmacopée anglaise met en avant, pour les solutions de moins de 100 ml destinées à l’injection pour prévenir le risque de granulomes, une limite de :
| Injection de 0,5 ml d’héroïne | Nbre de particules égale ou sup. à 10 microns (limite de 300 particules) | Nbre de particules égale ou sup. à 25 microns (limite de 30 particules) |
| Stérifilt | 289 | 13 |
Appliquée à une injection de 0,5 ml d’héroïne et avec l’utilisation du stérifilt, il est possible de constater que le nombre de particules, selon leur taille, présentes dans la solution injectée reste en dessous des limites acceptables.

En ce qui concerne la réduction du risque infectieux, l’utilisation du stérifilt présente un rôle peu important vis à vis des bactéries de petite taille au regard de la taille des pores de la membrane filtrante. Cependant nous pouvons remarquer son intérêt pour une diminution du nombre de micro organismes de plus grande taille comme les champignons.
Le stérifilt présente donc un moyen efficace de prévenir les complications thrombo- emboliques en lien avec la présence de particules insolubles présent dans les produits de coupage ou excipients médicamenteux.
De plus il présente l’avantage de retenir beaucoup moins de produit actif au regard du filtre proposé dans les Kit+ ou Stéribox disponibles en pharmacie (1 à 3 % contre 6 à 10 %). Argument qui peut permettre aux usagers d’adopter plus facilement ce système de filtrage. Actuellement un nouveau filtre est en cours d’expérimentation dans les dispositifs de réduction des risques. Le filtre toupie possède une membrane filtrante ayant des pores de 0,45 microns capable de filtrer les micro organismes de très petite taille écartant ainsi plus efficacement les risques d’infections.
L’acidification et le filtrage, comme nous avons pu le voir, représentent des étapes importantes de la préparation de l’injection. Elles permettent de réduire les risques thrombo-emboliques de la solution injectée en lien avec la taille et le nombre de particules ainsi que de minimiser les risques infectieux.
Si la plupart des produits (héroïne blanche, cocaïne…) se dissolvent dans l’eau, une petite quantité d’acide est nécessaire, plus particulièrement, pour dissoudre l’héroïne brune et le crack. Le filtrage est important tant au regard de la variété des produits de coupages employés au niveau des drogues illicites qu’au niveau des excipients employés pour les médicaments.
Comme nous l’avons vu au niveau des usagers fréquentant notre CAARUD, il n’est pas rare que les personnes utilisent leur TSO de façon alternative lorsque le geste et le rituel de l’injection sont trop prégnants par exemple (injection de buprénorphine, Skenan®) ou bien qu’ils adjoignent à leur traitement une consommation d’un autre produit.
A noter que la majorité des TSO utilisés par les usagers rentrent dans le cadre d’une prescription médicale. Loin de vouloir stigmatiser les usagers autour de leurs pratiques, si les actions de réduction des risques représentent un enjeu important au sein des CAARUD, elles sont toutes aussi importantes auprès des autres structures CSAPA, médecins de ville…pouvant accompagner les personnes ; ceci pour des raisons pragmatiques afin de réduire les dommages mais également dans le but d’établir un dialogue dépassant tout clivage entre soins et réduction des risques.
Écrit par Céline ROBLET, Didier REGIS, CAARUD Dijon (21)
Les premières expérimentations avec la méthadone ont été menées en France dès les années 1970. Sa commercialisation en 1995, dans un cadre plus large, est intervenue dans un climat de méfiance. Ce climat s’est depuis lors adouci, malgré toujours quelques pesanteurs et grandes peurs autour du médicament lui-même, héritages de plusieurs décennies d’idéologie anti-substitution et pro-abstinence et de combats idéologiques qui les ont accompagnées. Pourtant, le rapport bénéfices-risques de ce médicament paraît scientifiquement indiscutable.
Et, de ce fait, comme le soulignait notre ami Stéphane Robinet dans le Flyer 49, progressivement, un nombre croissant de patients (50 000 en 2012) a bénéficié d’un traitement de substitution par méthadone. Le traitement s’est en quelque sorte banalisé ou, tout du moins, a fini par être dé-stigmatisé.
Cependant, lorsque l’on s’interroge sur la composition, les effets, ou les origines de la méthadone, force est de constater que certaines idées reçues persistent. A titre d’exemple, il n’est pas rare que la découverte de la méthadone soit associée à l’Allemagne nazie :
L’encyclopédie en ligne Wikipédia, même si elle a corrigé le tir depuis, a pendant longtemps affiché cette information sur la page consacrée à la méthadone.
Sur le site de la MILDT, l’information selon laquelle, la méthadone aurait été synthétisée pendant la seconde guerre mondiale est toujours présente.

Or, lorsqu’on se plonge quelques décennies en arrière, on peut s’apercevoir que ces affirmations ne sont pas exactes et qu’il s’agit plutôt de « légendes urbaines » alimentées soit par des détracteurs, soit par des reprises de fausses informations répétées sans aucune vérification.
Dans les années 1880, en parallèle au développement de la chimie, se créé en Allemagne un contexte de recherche accrue d’antipyrétiques et d’antalgiques : commercialisation de l’Antipyrin® en 1884 ; Pyramidon® en 1897 et Novalgin® en 1921.
Par la suite, la recherche de molécules possédant des propriétés antalgiques et anti-spasmodiques se poursuit et en 1937, deux chimistes de la firme allemande Hoescht, Max Eisleb et Gustav Schaumann, découvrent la péthidine. Quelques temps plus tard, en 1938, un dérivé de la péthidine est synthétisé par deux chercheurs de l’IG Farbenindustrie : Max Bockmühl et Gustav Ehrhart. La molécule est brevetée sous le nom VA 10820.
Les premières expérimentations seront menées en 1942, le VA 10820 prenant le nom de code Amidon®. Son utilisation durant la 2ème guerre ne dépassera pas le cadre expérimental : en quantité insuffisante, la péthidine lui sera préférée car mieux connue et plus accessible.
Après la seconde guerre mondiale, les forces alliées récupérèrent l’ensemble des brevets détenus par la firme IG Farbenindustrie. Les données issues de la recherche seront dans le même temps collectées par le Département Américain de Renseignement Commercial (U.S. Department of Commerce Intelligence).
C’est uniquement à partir de 1947 que l’Amidon® prendra le nom de méthadone, attribué par le Conseil de la Pharmacie et de la chimie de l’Association Médicale Américaine (Council on Pharmacy and Chemistry of the American Medical Association). C’est également cette même année, que la firme Lilly, fera l’acquisition des droits de la méthadone pour 1$ et commercialisera une spécialité sous le nom de Dolophin®.
A la suite d’expérimentations en 1960, le comité des narcotiques du conseil de recherche médicale (Narcotics Committee of the Health Research Council) de New York mandate Vincent Dole pour effectuer des recherches sur la prise en soin de la dépendance à l’héroïne.
L’étude, menée conjointement avec Marie Nyswander et Marie-Jeanne Kreek, montra que la méthadone à la posologie de 80-120 mg/j permet, contrairement à la morphine utilisée jusqu’alors, d’empêcher de ressentir le manque en héroïne, d’améliorer l’état de santé global tout en permettant une reconstruction sociale de l’usager dépendant aux opiacés.1
L’idée (fausse) selon laquelle la méthadone aurait été appelée Dolophin®/Adolphin en référence à Adolph Hitler, apparaitra bien plus tard. Dans les années 1970, cette propagande sera employée dans les rues de New York par les détracteurs de la méthadone dans le but de la discréditer en associant l’Allemagne nazie2 et ses horreurs à une modalité de traitement à laquelle ils s’opposaient. En France, dans les années 80-90, cette même allégation faisait partie de la doxa anti-méthadone, notamment dans une partie du milieu spécialisé de l’époque. Tous les intervenants en toxicomanie français ont entendu cette affirmation souvent exprimée par des orateurs qui eux-mêmes l’avait entendu dans les propos ou lu dans les textes d’un autre. Depuis, plusieurs articles ont fait une mise au point sur le sujet, mais comme toute idée reçue, celle-ci a la vie dure, très dure !
——————————
1 Dole VP, Nyswander MA. Medical treatment for diacetylmorphine (heroin) addiction: a clinical trial with methadone hydrochloride. JAMA. 1965;193(8):646-650
2 Kleber HD. Methadone: the drug, the treatment, the controversy. In: Musto DF, ed. One Hundred Years of Heroin. Westport, CT: Auburn House; 2002:149-158.
 Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
La prescription de méthadone est courante depuis plus d’un demi-siècle comme analgésique morphinique et comme médicament de substitution opiacée dans de nombreux pays. Depuis plus de 30 ans, elle est connue pour allonger l’espace QT chez certains patients et dans certaines conditions, par un mécanisme parfaitement connu et dans des proportions assez proches de nombreux médicaments utilisés en pratique courante (antibiotiques, anti- allergiques, psychotropes, cardiotropes…).
Jusqu’au début des années 2000, hormis quelques publications, ce risque d’allongement de l’espace QT aux conséquences cliniques rares, sinon exceptionnelles, était relativement inconnu de tous, jusqu’à la publication de Krantz en 2002. Il y décrivait 17 cas de torsades de pointes, mettant ainsi en lumière et de façon alarmante, un risque de torsade de pointes en lien avec la méthadone.

Il faut repréciser ici que la posologie moyenne de méthadone dans cette analyse rétrospective de cas, près de 400 mg/jour, était tout simplement ‘stratosphérique’ (commentaire d’Andrew Byrne à l’époque de la publication de Krantz), que 7 patients souffraient d’une hypokaliémie et un autre d’une hypomagnésemie (facteurs reconnus d’allongement de l’espace QT). Par ailleurs, 9 d’entre eux recevaient conjointement un traitement connu pour allonger l’espace QT. Au total, en dehors d’une posologie (très) élevée de méthadone, 14 des
17 patients avaient au moins un facteur de risque d’arythmie. Disons simplement que si on avait voulu montrer la toxicité cardiaque de la méthadone, on aurait guère pu mieux faire qu’en prenant un échantillon « aussi dosé » et comorbide ! Notons toutefois que l’auteur, prudent dans sa conclusion, précisait que les données suggéraient mais ne prouvaient pas que de très hautes doses de méthadone puissent être la cause de torsades de pointes. Beaucoup de publications ont alors suivi, rediscutant souvent les cas de Krantz et une littérature très pléthorique mais indigente a vite envahi l’espace dédié à la communication autour des TSO.
Très rapidement, les défenseurs des TSO par la méthadone ont réagi à cette littérature peu originale et redondante, s’inquiétant parfois des conflits d’intérêt des auteurs d’une revue bibliographique avec une firme qui commercialise un concurrent de la méthadone (!) ou regrettant l’argent et le temps dépensé en études n’établissant aucune nouveauté clinique (toujours Andrew Byrne, plus récemment encore).
 Citons aussi Marie-Jeanne Kreek, co-inventeure des TSO à la méthadone (et 50 ans de prescription au compteur !), qui a rappelé au dernier congrès THS en 2011 ce qui lui semblait être l’innocuité de la méthadone, à condition de suivre des règles connues depuis des décennies et au regard des centaines de milliers de patients traités. D’autres équipes ont publié des études prospectives rassurantes dont notamment celles que nous traiterons ici.
Citons aussi Marie-Jeanne Kreek, co-inventeure des TSO à la méthadone (et 50 ans de prescription au compteur !), qui a rappelé au dernier congrès THS en 2011 ce qui lui semblait être l’innocuité de la méthadone, à condition de suivre des règles connues depuis des décennies et au regard des centaines de milliers de patients traités. D’autres équipes ont publié des études prospectives rassurantes dont notamment celles que nous traiterons ici.
Notons qu’en France, le titulaire des AMM de la méthadone, l’Assistance Publique des Hôpitaux de Paris, a lui-même demandé en 2005 une modification de l’information contenue dans les RCP pour y inscrire les mesures de précautions vis-à-vis de l’allongement du QT. La firme qui commercialise la méthadone, communique depuis lors et très régulièrement sur le sujet recommandant notamment la pratique d’ECG, voire celle d’un dosage sanguin de potassium à la recherche notamment d’hypokaliémie.
En 2012, une étude publiée dans Addiction a relancé une énième fois la polémique sur le sujet (on se demande pourquoi et dans quel intérêt ?).

Sans remettre en cause l’honnêteté des auteurs de cet article, il semble bien que cette étude souffre de quelques biais méthodologiques et, surtout, affiche un titre et une conclusion peu en rapport avec ce qu’elle est en droit d’avancer.
En premier lieu, son titre laisse supposer une augmentation de l’incidence de prolongement de l’espace QT pour l’échantillon étudié, alors que les auteurs ne disposaient pas d’un ECG de base, avant la mise en place du traitement. Dans le passé, d’autres auteurs comme Lipski et ses collègues, en 1973, ont rapporté que 19 % des consommateurs d’héroïne dans la rue présentaient un allongement du QT avant de commencer un traitement par méthadone. Très certainement en rapport avec des poly-consommations ou des conditions sanitaires et sociales favorables à des perturbations électrolytiques et un état de santé général parfois (souvent) mauvais.
En second lieu, il est fait référence dans cette étude à de « plus faibles dosages » de méthadone responsables de prolongement de l’espace QT. Or, dans cette étude, la posologie moyenne de l’échantillon est de 80 mg/jour, moyenne supérieure au 60-70 mg constatée en France (dispositif OPPIDUM) comme ailleurs. S’il s’agissait de dire que les posologies sont plus faibles que dans la série de Krantz (400 mg/jour), c’est un fait ! Pour autant, elles sont plutôt normales dans le contexte de la pratique clinique courante en addictologie.
En troisième lieu, dans cet échantillon, plus de la moitié des patients consomme encore de l’héroïne, sans que les auteurs n’aient jugé utile de corréler ce constat objectif (analyse urinaire) avec le prolongement de l’espace QT. Par ailleurs, aucun ionogramme n’a été réalisé, à la recherche de perturbations électrolytiques, parmi lesquelles une hypokaliémie, dont la responsabilité dans l’allongement de l’espace QT est bien établie.
Enfin, on peut noter que les auteurs ont retenu 450 ms comme valeur seuil au dessus de laquelle on pouvait parler d’un allongement de l’espace QT, alors qu’il est possible de retenir des valeurs supérieures à 470 ou 480 ms selon certaines sociétés savantes en cardiologie. Dans l’hypothèse du choix de ces dernières valeurs, le taux de QT prolongé passe à 2.2% (4 patients sur les 180 de l’échantillon) avec un espace QT supérieur à 470 ms. Par ailleurs, aucun patient ne présente d’espace QT supérieur à 500 ms, valeur au-delà de laquelle on estime un risque significativement augmenté d’arythmie (Journal of Addictive Diseases. Volume 30, Issue 4, 2011. QT Interval Screening in Methadone Maintenance Treatment: Report of a SAMHSA Expert Panel). Pourtant, ces auteurs, dans leur discussion, évoquent longuement le risque torsadogène de la méthadone alors qu’aucun des patients n’a été victime d’un quelconque incident suggérant une arythmie ou une torsade de pointes !!
 Au regard de ces remarques, il ne nous semble pas que cette étude apporte un quelconque élément nouveau dans la conduite à tenir dans la prise en soins des patients bénéficiant d’un traitement par la méthadone. Dans une réaction publiée sur son blog à la suite de la publication de cette étude, le Dr Andrew Byrne, en dehors de sa question de la pertinence à dépenser du temps et de l’argent pour établir ce que l’on sait déjà, met l’accent dès le titre de son article sur l’impact de la méthadone sur la baisse de la mortalité des usagers en regard du rare risque de survenue d’un arrêt cardiaque non fatal tout en encourageant à rechercher une posologie adaptée (synthèse en fin d’article).
Au regard de ces remarques, il ne nous semble pas que cette étude apporte un quelconque élément nouveau dans la conduite à tenir dans la prise en soins des patients bénéficiant d’un traitement par la méthadone. Dans une réaction publiée sur son blog à la suite de la publication de cette étude, le Dr Andrew Byrne, en dehors de sa question de la pertinence à dépenser du temps et de l’argent pour établir ce que l’on sait déjà, met l’accent dès le titre de son article sur l’impact de la méthadone sur la baisse de la mortalité des usagers en regard du rare risque de survenue d’un arrêt cardiaque non fatal tout en encourageant à rechercher une posologie adaptée (synthèse en fin d’article).
Toujours dans la même revue Addiction, deux équipes expérimentées (Kreek à New York et Peles à Tel Aviv) ont publié en 2006, une étude visant à établir un lien entre QT et posologie de méthadone d’une part et, de façon très pertinente, le lien entre QT et taux sériques de méthadone d’autre part.

Pour ce faire, ils ont étudié une série de 138 patients recevant une posologie très élevée de méthadone (en moyenne 170 mg/jour), avec des taux sanguins de méthadone en moyenne à 708 ng/ml, bien au-dessus des valeurs retrouvées chez la plupart des patients traités en pratique courante (400 ng/ml). Le QTc moyen calculé dans cette série est de 418 ms.
S’il n’y pas dans cette étude de corrélation étroite entre posologie et taux sanguins de méthadone d’une part et valeur QTc d’autre part, les auteurs notent que tous les patients avec un QTc > à 450 ms avaient une posologie supérieure à 120 mg/jour. Ils en concluent naturellement que le traitement par la méthadone est sûr (malgré ici des posologies et des taux sanguins largement supérieurs à la normale) mais que, pour autant, les patients avec une posologie supérieurs à 120 mg/jour doivent faire l’objet d’un ECG. C’est exactement le seuil retenu pour le RCP des spécialités à base de méthadone commercialisées en France, au- delà duquel, sans autre facteur de risque associé, il est conseillé de pratiquer un ECG.
Encore plus récemment, une étude norvégienne a été publiée en octobre 2012 dans la revue Drug & Alcohol Dependence.

 Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
Les auteurs rappellent en préambule que la méthadone et la buprénorphine sont largement utilisées dans le traitement de la dépendance aux opiacés. Certaines études suggèrent que l’emploi de la méthadone serait associé à un risque accru d’allongement de l’espace QT et de survenue de torsades de pointe alors que ces risques n’auraient pas été observés avec la BHD.
Par ailleurs, si un lien entre posologie de méthadone et allongement de l’intervalle QT a pu être décrit au sein de plusieurs études (mais pas toutes comme nous venons de le voir), beaucoup d’entre elles révèlent de nombreuses faiblesses méthodologiques parmi lesquelles :
L’objectif de cette étude a donc été de déterminer le risque d’augmentation de l’intervalle QT corrigé (QTc) pour des patients en traitement de substitution opiacée et d’étudier les potentielles associations entre modification du QTc et concentrations plasmatiques en méthadone et buprénorphine.
90 patients ont été recrutés au moment de l’instauration de leur traitement de substitution opiacée par méthadone (n = 45) ou buprénorphine (n = 45). L’intervalle QTc a été déterminé par électrocardiogramme (ECG) à l’admission (avant la mise en place du traitement), après 1 mois (n = 79) et après 6 mois (n = 66). Des échantillons sanguins ont également été recueillis pour analyse des concentrations plasmatiques en buprénorphine, (R)-méthadone, (S)-méthadone et mélange racémique de méthadone. Les valeurs de kaliémie ont également été mesurées.
Quel que soit le groupe, aucun patient n’a présenté de QTc prolongé (défini ici par une valeur de QTc supérieure à 450 ms) au moment de l’admission, après 1 mois ou après 6 mois de traitement. Les valeurs de QTc moyennes pour la buprénorphine étaient respectivement de 405 ms, 399 ms et 398 ms au 3 temps de l’étude. Celles pour la méthadone de 406 ms, 409 ms puis 408 ms, soit une augmentation non significative de quelques millisecondes. Les posologies moyennes dans cette étude sont autour de 90 mg pour la méthadone et autour de 16 mg pour la buprénorphine.
Dans cette étude, après analyse à l’aide d’un modèle de régression linéaire, l’augmentation du QTc n’a pas été associée aux concentrations plasmatiques de buprénorphine (p = 0,90) ou de méthadone (p = 0,37). Seule, une faible concentration en potassium (hypokaliémie) était associée à une augmentation significative du QTc (p = 0,037).
Ces données soutiennent et renforcent les résultats précédents selon lesquels la méthadone à posologie modérée (inférieure à 100 mg/jour) n’est pas associée à une augmentation significative du QTc. Selon les auteurs, malgré l’absence d’écart entre les 2 médicaments, la buprénorphine (à posologie usuelle) est une alternative viable à la méthadone en regard du risque d’allongement du QTc (!).
Cette étude met réellement en lumière un élément plus nouveau, c’est l’association (qu’on aurait déjà pu craindre) entre allongement de l’espace QT et l’hypokaliémie. Elle incite, de ce fait, à la pratique d’un ionogramme ou plus facilement d’un dosage du potassium, à la recherche d’une hypokaliémie chez des patients qui vont, de surcroit, présenter des facteurs de risques associés (co-prescriptions d’inhibiteurs du métabolisme de la méthadone ou de médicaments allongeant l’espace QT, posologie supérieure à 120 mg/jour, antécédents cardiaques…)
Sur cet aspect, le suivi de patients bénéficiant d’un TSO doit comprendre :
Concernant la buprénorphine, les études sont rassurantes sur le risque d’allongement de l’espace QT. Il faut noter toutefois que celles-ci ont été réalisées avec des posologies généralement inférieures ou égales à 8 mg/jour (sauf celle de Stallvik et coll.). Il existe peu de données pour des patients avec des posologies supérieures à 16 mg, promues par certains cliniciens ainsi que les firmes qui commercialisent les présentations à base de buprénorphine. Idem pour ceux qui mésusent les formes de buprénorphine et dont l’injection ou le sniff peut entrainer des concentrations plasmatiques plus élevées et moins anodines en matière de cardiotoxicité.
Concernant la morphine, elle ne semble pas avoir d’effet sur le QT aux posologies habituellement efficaces, mais n’ayant pas d’AMM pour son utilisation en tant que MSO, sa prescription peut être refusée, même si le dispositif Girard (du nom de l’auteur de la circulaire qui en permet normalement l’utilisation à titre dérogatoire) est censé rendre possible la prescription dans des cas comme celui-ci.
Dans tous les cas de figure, après changement de MSO, il convient de vérifier l’impact qu’il a eu sur l’intervalle QT.
Enfin, la question de la pratique d’un ECG préalable au traitement se pose. Elle a divisé et divisent encore de nombreux cliniciens. Si elle apparait comme une mesure de bon sens a priori, il faut la discuter à l’aune d’une évidence. Il y a peu de chance, avant l’initiation d’un traitement par la méthadone, d’être en présence d’usagers sans consommations de substances licites ou illicites qui allongent l’intervalle QT.
On disposerait alors d’un QTc de référence peu éclairant sur le risque pris en démarrant un traitement. Par ailleurs, comme la littérature scientifique le confirme, le risque d’allongement du QT est quasi nul pour des posologies < à 120 mg/jour. Il n’y a donc pas lieu de faire systématiquement une ECG avant la mise sous traitement, sauf si cette pratique n’entrave ni ne ralentit la mise en place effective dudit traitement.
Si toutefois, on dispose d’un résultat d’ECG avec un QTc > à 500 ms, mieux vaut surseoir à la mise en place du traitement par la méthadone (en prescrivant dans l’attente de la buprénorphine ou de la morphine – si possible), tout en corrigeant d’éventuels facteurs responsables de QT longs (co-prescriptions, déséquilibres hydro-éléctriques).
Le faible risque de survenue d’un arrêt cardiaque ne doit pas empêcher des bonnes pratiques de posologies adaptées de méthadone qui permet de sauver des vies.
Le Dr Andrew Byrne est médecin généraliste en Australie. Dès 1986, il a été un des premiers praticiens du pays à instaurer des traitements par méthadone pour ses patients usagers de drogues dépendants aux opiacés. En parallèle de sa pratique, il publie régulièrement de nombreux courriers, commentaires et avis dans des revues telles que l’Australian Medical Journal, Addiction Research, Journal of Maintenance in the Addictions, British Medical Journal, Addiction, British Journal of Psychiatry, Australian Family Physician, The International Journal of Drug Policy ou encore the New York Times. Il contribue également à de nombreuses discussions sur Internet dans le cadre de son blog.
Fin Août 2012, le Dr Byrne à réagi à un article publié par une équipe irlandaise concluant à un allongement de l’intervalle QT même pour des « posologies faibles » de méthadone. Après une première discussion de la publication, il retrace l’historique de la question de l’allongement de l’intervalle QT au travers d’une revue de la littérature. Dans sa réaction, le Dr Byrne apporte plusieurs précisions qui peuvent être notées :
 Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
Pour tout savoir et échanger sur les traitements de substitution opiacés rendez vous sur la Plateforme Substitution d’ASUD.
En conclusion, le Dr Byrne rappelle que la population d’usagers de drogues est une population présentant plusieurs facteurs de risque parmi lesquels la prise de nombreux médicaments, la présence de pathologies sous-jacentes (VIH, hépatite C…) et la consommation d’alcool. Il s’interroge également sur le fait de dépenser autant d’argent et de temps au sujet de l’allongement de l’intervalle QT alors que la question des « standards » du traitement n’est pas encore résolue.
L’abandon du traitement, les décès, les overdoses, les infections virales, le chômage, etc… sont toutes des conséquences bien documentées de posologies insuffisantes, d’un encadrement inadapté et d’une absence de soutien psychosocial. L’ensemble de ces facteurs a été décrit dans le premier article sur la méthadone rédigé par Vincent Dole en 1965. Cependant, ces données ne sont pas toujours prises en considération et in fine, le Dr Byrne rappelle que ce sont les patients qui en font les frais.
par Dr William LOWENSTEIN, Boulogne (92), Dr Claude FONTANARAVA, Aubagne (13) & Dr Philippe RIVAT, Cardiologue-rythmologue, St-Amand-les-eaux (59)
Conflits d’intérêt : Les auteurs n’ont perçu aucune rémunération des firmes qui commercialisent les spécialités concernées (à base de buprénorphine ou de méthadone) pour la rédaction de cet article.